この記事は、運動器フォーラム2016の2つ目の演題、「非特異的腰痛と徒手療法と臨床推論」で使用されたスライドと、その時に説明を行った内容についてをブログ用に書き起こしたものです。また、読み返しながら、追記した方が良いなと感じた部分には、発表時に話していない内容も載せています。
また、発表の流れに沿って記事にしていますが、全てをこのページのみで説明しようとすると、長くなりすぎるのと画像が多すぎて重くなってしまうので、何部構成かに分けて、記事にしていきます。こちらから読まれた方は、
第1部「痛み治療において重要だと思う事。」
第2部「診断的トリアージ」
と、読み進めることをオススメします。
では、前回の続き(症例を呈示するところ)から開始させて頂きます。

診断名は腰椎椎間板ヘルニアで、MRI画像上では、L4/5disc bulging(+)となっていました。
かなり強い疼痛を訴えており、事務職でしたが、症状が強いため休職中となっていました。
かなり緩慢な動きで、さらに「座っているのも立っているのも辛い」、また、背臥位を持続的にとる事も困難な状態です。
SLRTでは、挙上初期で、すでに軽度の腰部痛の訴えがあり、そこから60°まではゆっくりであれば挙上可能(軽度の防御性収縮(+))でした。
60°で本人から「もう無理です。」という訴えによって検査終了となりました。
防御性収縮がみられているため開始肢位へ戻る際もゆっくりと行う状態で、再現した疼痛が、検査終了後もしばらく(1-2分)継続していました。
臨床的な疼痛の状態は、イリタビリティー(+)、センシティビティー(+)、セビリティー(+)という状態です。

椎間板ヘルニアと診断された患者を一様にみては、効果的な介入はできません。診断が下った経緯を考慮して、椎間板ヘルニアと診断されてリハビリ処方された患者のその診断名とまさに一致するような、臨床上重要な所見を示しているか否かで、それ以降のアプローチの方向性は変わってきます。
ここでいう、臨床上重要なLDH患者というのは、「外科的な治療の必要性を考慮すべき椎間板ヘルニア患者」を差し、臨床上重要でないLDH患者というのは、「外科的な治療の必要性を考慮する必要のない椎間板ヘルニア患者」や、「無症候性ヘルニア、症状と関連するかを判断できない陳旧性の椎間板ヘルニア、もしくは非特異的腰痛と呼ぶべき所見を呈している患者」などが含まれます。



何を診れば、「その疾患である・でない」と言えるかは、疾病によってまちまちです。
臨床症状が、まさに診断名に当てはまると言えるかを理学療法士自身で確認する事が必要になるのですが、
その為には、病気のことを知らなければどうにもなりません。

ここで、腰椎椎間板ヘルニアの診断に役立つ医学的情報をいくつか呈示させて頂きました。
※ クロスSLRテストは、下肢痛と反対側のSLRで疼痛側の症状が再現される事言います。反対側下肢のSLRで腰痛が再現される場合は、これには当てはまりません。
坐骨神経痛を有していない、下肢優位の症状ではない、SLRテストが陰性、神経学的所見に異常がないという患者は、臨床上重要な腰椎椎間板ヘルニアとは言えません。
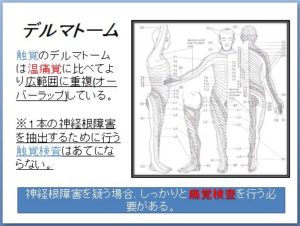
神学的的所見をとる際のちょっとした豆知識ですが、触覚のデルマトームは、上下の髄節とかなりオーバーラップしているので、1本の神経根障害を抽出するための検査としては、かなり不十分です。
神経学的異常の有無をみるための感覚検査は、痛覚検査を用いて、予想される髄節レベルの感覚低下がみられていないかを確認する必要があります。
触覚検査だけを行い、感覚障害はないと判断した場合、重大なミスを犯している可能性があります。

本症例は重度の腰痛を訴えているものの、臨床上重要な椎間板ヘルニアとは言えない状態でした。
重度の腰痛を訴え、
イリタビリティー、センシティビティー、セビリティー、がみられており、疼痛誘発を繰り返して、痛みを評価していく意義はないと考えました。
その時に用いた対処法については、本セミナーのメインテーマから外れるので割愛させて頂きます。
経過とともに、改善がみられ復職し、治療終了となりました。
※ その時の経過を症例報告という形で発表しています。→症例報告④ 「腰椎椎間板ヘルニア患者に対する筋膜リリースを用いた治療の正当性を考える」

事例②では、重度の腰痛を訴えているが、構造障害の重要性が高くないと判断(相対的に機能的な視点での治療が重要であるという判断)ができ、機能的な視点に立った治療介入によって職場復帰できた患者でしたが、
ここからは、治療経過中にイリタビリティー(+)、センシティビティー(+)、セビリティー(+)を示し、介入の経過の中で、どんどん悪化していった症例を呈示します。

神経学的異常は介入初期時からみられていませんでしたので、グリーンライトに分類されていた患者です。
診断名は腰椎椎間板症で、椎間板造影、ディスコグラフィーによって確定診断となっています。
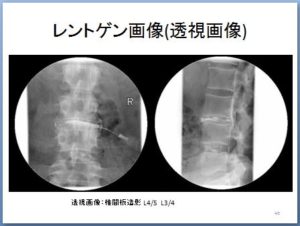
椎間板造影時の透視画像です。
左側は、L3/4椎間板に腹臥位で右側から造影剤を注入している最中の画像です。
右側は、L3/4椎間板に注入後、L4/5椎間板に造影剤を注入した後、それから側臥位となって撮影したものです。
後縦靭帯まで造影されおり、L3/4椎間板の変性・損傷が認められます。
この時に重要な事が、造影時に、疼痛反応が出現するか、そして、一緒に注入した局所麻酔剤の効果で、腰痛の一時的な改善がみられるかが、腰部椎間板症の診断ではとても重要になってきます。
本症例の場合は、どちらもみられたため、腰椎椎間板症と確定診断に至りました。
その後、椎間板加圧注入療法が適応となり、理学療法と併用になったのですが、最初は改善傾向であった症状が、治療介入経過の中でどんどん悪化してきました。

結果から申し上げると、椎間板加圧注入時に感染が起きてしまい椎間板の融解が起きてしまいました。
この状況でのポイントは、担当する療法士が、痛みの出方が以前と変わっているという事に気付いたタイミングで、主治医に報告する事だと思います。
中途半端な判断で、患者本人にコルセットを使用する事を促していたり、安易に鎮痛剤の量を増やす事ができないかの相談(依頼)をする事よりも、
「疼痛の出方が明らかにおかしい!」という事に気付いた時に、それを報告する事がとても重要になるかと思います。
今回のケースでは、悪化の仕方が比較的急激ではあったので、分かりやすい症例となりますが、これが少しずつゆっくりと起こった問題であれば、間違った判断をしてしまう危険性が高くなると思います。
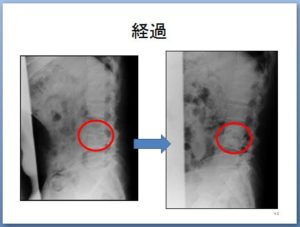
左の写真は、「感染による炎症」と診断された時点でのCR画像で、右の写真は同部位の椎間板・椎体の破壊の進行が止まったと判断した時のCR画像です。
すでに椎間板はなくなり、L3椎体下縁とL4椎体上縁もそれぞれ破壊され、くっついているように見えます。
ここでの疑問としては、「もうこれ以上問題は進行しないか」という事だと思います。
もちろん、破壊の進行を経過を追って診ていく事が必要になるのですが、この椎間に不安定性や偽関節などがみられているなら、安易な運動の開始は非常にリスクが高いと言えます。
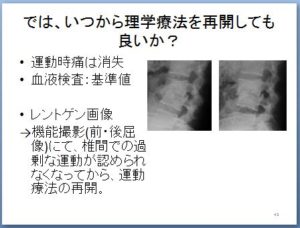
この時の患者の状態としては、基本動作などでの運動時痛は消失し、血液検査ではCRPも基準値に戻って検査データ上は問題ない状態でした。見た目上は、改善してきていると言える状態でした。
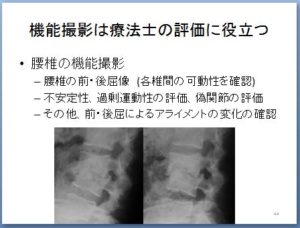
そこで、「損傷が起こった椎間の問題はどうか」という事を評価するために、腰椎の前後屈像を撮影し、
前・後屈像での椎間の不安定性が存在していないかを評価しています。
これについては、ある程度、改善がみられてきたタイミングで、経過を追いながら評価をしています。
機能撮影は非常に役に立つ評価方法です。
事例①での、圧迫骨折患者の場合では、骨折部位の不安定性や偽関節の存在などを評価する事もできます。
整形外科医が主治医でない患者の腰痛を評価する際には、必要に応じて、理学療法士の立場から機能撮影の依頼をする事も、理学療法士がとれる行動の1つだと思います。
整形外科医が主治医であれば、機能撮影はルーチンで行われている場合もありますが、そうでない場合は、担当理学療法士から依頼する必要が出てくるかもしれません。依頼するために、画像診断に関する知識(CR、CT、MRI、その他造影検査など)も必要になってきます。

ここまでは、最初に説明したコンパラブルサインが陽性となった場合の、それ以降の展開についてを、スライドにあるような内容で解説してきました。

ここからは、コンパラブルサインが陰性の場合を考えていきたいと思います。
レッドフラッグなど、リスクに関する事は重要ですが、コンパラブルサイン陰性の患者は、臨床的に難しい患者像になります。
適切な対処ができなければ、治療を停滞させ、慢性化させてしまう恐れがあります。腰痛治療を考えた場合、慢性化に至らせてしまう事も、危険性として考慮しなければいけません。その部分についてを、第4部から考えていきたいと思います。
長くなりましたので、ここで第3部「構造障害の重要性(診断的知識の必要性について)」を終わります。


