 シリーズ増刊号2015「シングルケース研究法」として、4記事構成で解説しています。
シリーズ増刊号2015「シングルケース研究法」として、4記事構成で解説しています。
以前、理学療法士全国学会でシングルケーススタディという形で発表する機会がありました。このシリーズ増刊号では、その時に、シングルケース研究法について学んだことと、実際に発表した内容を一例として呈示したいと思います。
また、この記事の基となっているのは、以前「シングルケース研究法」というテーマで他県の県士会主催の勉強会で発表させて頂いたもので、それをブログサイト「たなはらの勉強部屋」用に若干の修正を加えたものになっています。
ややこの話題は古いようにも感じ、また情報自体の古さもあるかとは思いますが、クリニカルリーズニングや徒手療法などを考えた場合に、とても重要になると思う内容を含んでいますのでこの場で再び発表(ブログという形でですが)する事をご容赦下さい。
現在の医療はEBMが重要視され、その考え方は理学療法やリハビリテーションにおいても同様に重要視されています。しかし、EBMが重要とされながらも、その限界やEBMを用いる事の危険性を挙げる先生方や書籍などは数多く存在します。
私自身の考え方としては、「EBMは重要である」という考え方に異論はありませんが、科学的としているものが推測統計学的に考えた上で多標本実験計画でのRCTを最重要視している点については異論があります。
ただ単純に推測統計学を用いる事、そしてRCTがリハビリテーション、そして理学療法・徒手療法場面においても、最も優れた研究方法だという事については、私自身が痛み治療の現場で見てきた光景とはかなりかけ離れていているように感じます。
推測統計学を最重要視した考え方を理学療法やリハビリテーションにおいても同様に用いるのであれば、その理論的背景を考えてみる必要があります。
RCTは非常に優れた研究手法である事は間違いないはずですが、(徒手療法場面において)RCTで得られた知見が自分自身で得た経験を凌ぐ事は、あまり多くはありません。
徒手療法において試行錯誤法で得られた「目の前の患者に合う治療方法」は、RCTで効果が認められたものではないはずです。ですが、実際に目の前の患者に変化を及ぼす治療刺激となっています。
私自身が痛み治療の現場で見てきた「経験はないが最新の知識を有している若手」が「経験のある理学療法士」に絶対的に敵わない事、結局治療に行き詰ったら経験豊富な理学療法士を頼る事の説明がつきません。
(何をもって経験とするかですが、ここでは、理学療法士としての経験年数の事ではなく、臨床に向き合って切磋琢磨してきて得た経験を有する理学療法士という意味で使用しています。)
推測統計学を用いたこの考え方を、臨床の場に適用しようとすると、上記のような矛盾がなぜ起きるのか考えていきたいと思います。
まずは、多標本実験計画法(多数の標本を用いて推測統計学を用いた実験)を臨床で用いる難しさを考えてみたいと思います。
この「難しさ」として多標本実験計画と統計処理の複雑さがあげられますが、本記事では、その部分では無く、その実験計画を用いる前提の部分について例をあげて説明していきたいと思います。
では、はじめさせて頂きます。(過去の資料と区別がつくように本ブログで使用している「です・ます調」ではなく「だ・である調」とさせて頂いています。)
はじめに‐臨床と推測統計学
生命科学関係(心理学・生理学・生物学・医学・教育学)の研究において得られる測定値では、推測統計学に基づく処理に必要な前提条件を満たす事は、実際には意外なほど少ない。
臨床では、少数(一例)の標本しか得られないが、その被検体に対して施された様々な治療法についての有効性の評価については、これまでの推測統計学では適切に対応できていない。
しかし、一般的に研究者たちは、推測統計学に替わる適切な対応手段(研究)はないとしている。
そして、多くの生命科学関係の研究者たちは、満たすべき前提条件を無視して安易に推測統計学を適用し、一方ではシングルケースや小事例の研究を低く評価したり、そのような研究を回避してきた。
多標本実験計画法とは
もともと大農場において小麦などの農作物の収穫量を増大させるために、どのような肥料、土壌、変種などが有効なのかを研究するために発達・発展してきたものである。
このような実験計画を心理学、生理学、医学、生物学などにおける固有の条件を有した比較的少数の固体を用いた研究に適用しようとする場合、多くの難点が挙げられる。
臨床で用いる事の難しさについては、研究を行った事がある先生方は実感としてわかると思うし、また、多くの書物の中でも挙げられている事である。
ここでは、具体的にどういった所が難点なのか、いくつか例を取り上げて見直していこうと思う。これにより、この後に説明するシングルケース研究法の利点がより見えやすくなるのではないかと思う。
まずは多標本実験計画法を用いる難点を列挙する。
- 等質な標本を多数個体必要
- 全ての標本(実験群)に同様の介入
- 同一母集団から無作為抽出
- 測定値の問題
- 追試が困難
これらについて、1つずつ解説を加えていく。
等質な標本を多数固体必要
患者は、それぞれに固有の条件を有しており、厳密に言えば等質な標本は存在しない。臨床で行う研究において対象となるのは患者となるが、身体的要素としての固体差のほかに疾患を有し、病態・病期の違いや症状差が存在する。
心理社会的側面として考えられる事は、治療アドヒアランスといわれる治療への執着心の高さや、セルフエフィカシーといわれる「自分の力で解決できる感覚」を持っている者と、それを持っていない依存心の強い患者では、治療効果に大きく影響するという事が知られおり、イエローフラッグやその他のフラッグの有無もまた、治療の効果に差が出現する。
ちなみに地域の保険医療福祉施設では、うつ病および気分変調症を合わせた有病率は約7-12%とされている。つまり患者は、それぞれに固有の条件を有しており、厳密に言えば等質な標本は存在しない。
全例に同一の治療・介入
医学的介入が単一で実施されている例は皆無だし、同一患者内で時期により薬剤(投薬、点滴、注射)の変更も起こりうる。治療頻度や間隔は、入院・通院期間や通院日数、一回あたりの治療時間も異なる。これらはほぼ統制不可能な二次変数(履歴)であり、全例に同一の介入はあり得ない。
私たち理学療法士が行う治療でさえ、個別性が高く検査から治療を選択する過程であらゆるバリエーションが生まれる。リハビリテーションや理学療法は、腰痛に対してプローチしているのではなく、腰痛に対するセラピストの多次元の仮説に対してアプローチしている。薬剤を考えた場合はだいたいの場合において症状に対してアプローチしている為、リハビリテーションや理学療法のような治療そのものの個別性を考える必要がない。
この「等質な標本を多数固体必要」「全例に同一の治療・介入」という2つをまとめると、患者は、身体的側面・心理社会的側面に加え、各々の治療を受ける為、固有の条件を多分に含む標本となってしまう。
対応として、対象を細かく設定すると症例数が集まらないし、対象を広く設定すると症例数は集まるが、固有の条件を有する患者を多く含む事となってしまう。
次に無作為抽出比較試験について説明する。
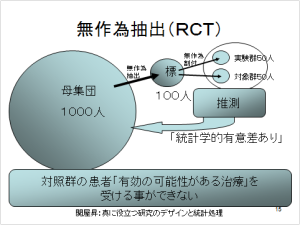
仮に上記の二つの問題がクリアできたとして、無作為抽出比較試験を行ったとする。
RCTというのは、ある母集団から実験に参加する標本を無作為に抽出し、選ばれた標本をさらに無作為に実験群(治療を受ける患者)と対照群(従来の治療を受ける患者)に割付る。
実験群にみられた変化と対照群を比較する事によって治療そのものが有効であったかを判定する。
実験にて言えたことが、母集団にも当てはまるだろうというのが、推測統計学の考え方なのだが、ここで問題になるのは、対照群に割り付けられた患者は、「有効の可能性がある治療」を受ける事ができなくなってしまうという事が挙げられる。
その次に考えなければいけないことは、母集団の問題である。

実験において、二次変数を統制する方法として、RCTは非常に優れた方法である事は間違いのない事実である。多標本実験計画を用いる場合において、母集団を可能な限り広げること、標本の数をできる限り多くする事、そしてRCTを用いる事が研究そのもの価値を高める事に貢献する。
無作為抽出と多数の標本を用いる事を前提としてほとんどの統計学的検討の理論が作られているが、保険医療・福祉・教育などの分野で行われる実験・研究で、無作為抽出することは容易でないのも事実である。
現状は、実験データを母集団からの無作為抽出標本とみなして統計解析されることが多く、この矛盾については放置されている。この問題に対する根本的な解決策は、今のところない状況とされている。
では、上記に挙げた全ての問題をクリアできる実験を想定してみた。
例)腰痛患者に対する○○治療の効果について調査
- 疾病、疼痛機序、原因組織、罹患期間などが同じ
- 生物医学的モデルのみで説明可能
‐情緒的側面や環境・個人因子の関与が認められない
‐全例同様の診断が行われ、同様の医学的介入が行われている - できるだけ多くの母集団から無作為抽出し、割付
- 全例同様の治療と2年以上の経過観察
- 妥当性を認め、RCTを用いて100例以上を調査
※下の二項目は、日本整形外科ガイドライン制作委員会が、実際に有効な研究と認めた基準となるが、これをクリアしている研究は皆無である。
さらに測定値の問題を考えてみる
疼痛治療に関する研究でVASやNRSが選択されている事が多いがこの点について考えてみる。
(疼痛治療の従属変数にVASを選択した場合)
- VASは同一患者における痛みの経時的変化を把握していくには適しているが同じ疾患をもつ患者どうしの痛みを比較するには適切とはいえない(固体内でのみ比較が有効)
- コンセンサスの得られた測定値は少数
この事を考えると、治療結果を数値化し平均値をとり、群間で比較する事に意味を持たなくなる可能性がある。
追試が困難
研究や実験の確からしさを証明する方法は、もう一度同じ条件で同じように実験を行い同じような結果が得られる事を確かめる事である。しかし、たった1回の実験でも実現不可能なものをどうやって追試することができるのかという問題が出てくる。追試が不可能な実験は確認しようがない。
(ここから加筆)
理化学研究所の小保方さんの問題を覚えているでしょうか。小保方さんの実験・研究が真実なのか捏造・虚偽なのかは、追試をする事で同様な結果が得られないという事を確認する事で、この問題に終止符がうたれました。
また、心理学の教授から聞かされた話ですが、ある研究で、「世界的に権威のある心理学雑誌に載せられた研究の6割が追試した結果が従来言われている結果とは異なっていた。」という論文があるそうです。
仮に捏造された研究結果があった場合には追試がなされなければ、この研究結果が事実となってしまうという事です。また、比較的新しい論文にその傾向があり、教授になるために論文を出さないといけないという事が背景にあるのではというお話でした。
この点に関しては、私は詳しい事は正直わかりませんが、結局のところ追試をできないような規模の研究は、臨床に即していないと言えるのではないかと思います
(加筆おわり)

以上が、多標本実験計画を臨床場面で用いようとした時に起こる事が考えられる問題です。
いくつか用いた画像ファイルは、私が実際に発表する際に用いたスライドの一部です。上記の「だ・である調」で記載された部分は読み原稿をもとに作成しています。「加筆」と記載された箇所以外は内容の修正は行っていません。
次の記事でシングルケース研究法の説明を行っていきたいと思います。今回のシリーズは今まで作成した記事とは、少し様相が異なるので読みにくかったり、表現の仕方を不快に思われた方は申し訳ありません。
文章が冗長にならないように、また、過去資料から引用している事をわかるように「だ・である調」で表現させて頂きました。
また、今までの記事では参考文献や引用文献は記載しない事にしていましたが、今回の記事は内容が内容ですので、参考・引用文献を記載しておきます。記事中にどの部分が引用されているかは載せていませんが、その点はどうかご容赦下さい。画像に用いられているスライドの方にのみ文献が記載されています。

