この記事は、運動器フォーラム2016の2つ目の演題、「非特異的腰痛と徒手療法と臨床推論」で使用されたスライドと、その時に説明を行った内容についてをブログ用に書き起こしたものです。また、読み返しながら、追記した方が良いなと感じた部分には、発表時に話していない内容も載せています。
また、発表の流れに沿って記事にしていますが、全てをこのページのみで説明しようとすると、長くなりすぎるのと画像が多すぎて重くなってしまうので、何部構成かに分けて、記事にしていきます。こちらから読まれた方は、
第1部「痛み治療において重要だと思う事。」
第2部「診断的トリアージ」
第3部「構造障害の重要性(診断的知識の必要性について)」
と、読み進めることをオススメします。
では、前回の続き(疼痛を誘発できない場合について)から開始させて頂きます。
疼痛誘発ができない場合に考慮すべき事

第1部の方で解説している事ですが、
非特異的腰痛をみていこうとした時、「痛みの原因について」を症状を聞いただけで仮説立てる事はほぼ不可能です。
経験的なものから判断できる優秀な療法士はいたとしても、そうでない療法士が現時点で証明されているエビデンスをどれだけひっぱってきても、症状から痛みの原因は絞り込めません。
そこで重要になってくるのが、その痛みの状態を明確にするためのコンパラブルサインの確認や疼痛誘発検査でした。
しかし、「疼痛を誘発する事ができない」という事は、ここまでに解説してきた評価の過程では対応できない状況という事が言えるかと思います。

疼痛が誘発できない場合、いくつかの事が考えられると思いますが、簡易的に二つの方向で考えてみます。
1つは、メカニカルペインではあるが、疼痛が誘発されるための物理的刺激には、時間帯(24H)や持続時間などの時間的な要素や、繰り返しの回数といった反復刺激が必要で、その条件をリハビリ室内で再現する事が出来ない場合です。
スポーツをやっている場合、仕事中の痛み、散歩に出かけている時に出てくる痛み、朝起きる時だけに出てくる痛みなどです。
もう1つは、症状が軽度すぎて、日常生活で誰でも感じる程度の違和感などを、病的な症状と考えてしまっている場合です。
私も、資料を作成しようとパソコンに2時間向かっていると、肩に疲労を感じますし、腰にハリ感が出る事もあります。しかし、このような痛みを病的とは感じてはおらず、治療対象にする事はありません。
しかし、自身の身体についての認識が「良くない状態かも」となってしまっている患者の場合は、あらゆる身体感覚を病的と捉える傾向にあります。
この二つの場合をとり上げてみました、臨床現場でみられる状態としては、どちらも「療法士の前で症状(疼痛)を誘発できない」という点で共通していて、この時点で両者を見極める事は難しいです。

イエローフラッグサインは腰痛を慢性化する心理的背景を持っている患者を指します。イエローフラッグサインそのものを解説はしていませんが、
「目の前にいる患者の症状はメカニカルな痛みである」と言う時の私のいくつかの視点を紹介します。
もし、メカニカルな痛みであると言えるなら、その症状の出方の説明が具体的であると思っています。最初は具体的でなかったとしても、面接を通して、確実に具体的なやりとりに進展していきます。
しかし、メカニカルな痛みであるとは言い切れない場合(だからと言って心因性と言っているわけではないですが、、、)、
とにかく痛み、常に痛い、痛みが和らぐ事はない、痛みは変化していない
こういった説明を多く含み、症状説明が全体的にざっくりとしていて、苦痛・苦悩感を理解してほしいかのような説明に終始する傾向にあると感じています。

これらは、コンパラブルサインが陰性の時に、私が考慮している事です。ここからは、これらについて解説していきます。


下のスライドは、上のスライドにある質問に答えてもらって、そこからの療法士の発言例です。
1.今から診ていく痛みが何かを定義する。
2.患者自身に何を診ていてほしいかを伝える。
- 定義された腰痛が起きる頻度
- 定義された腰痛の強さ
- 定義された腰痛の軽減までに必要な時間
3.効果判定は、次回、治療後からの経過を報告してもらい行う、という事を伝える。
こういった、患者とのやりとりを、他患者(疼痛を再現できた患者)よりも丁寧に行っておく必要があります。

また、痛みを上手く説明できない患者でも、メカニカルな痛みを有する患者の場合は、
感情的な表現を療法士側が用いた時に、それを否定する事が多いと感じています。
「たまらなく痛いですか?」
「ちっとも良くならないですか?」
「常に痛いと感じていますか?」
などの感情的な表現が含まれる症状説明をされる患者の場合(療法士側からの上記のような語りかけを否定しない患者)は、
専門家からの「身体に問題があるかのような説明」が、症状をより重症化・慢性化させてしまうリスクがあると思って介入する必要があると考えています。


※ ここでは、イエローフラッグサインについての説明というよりも、疼痛を誘発する事がリハビリ室内では難しく、療法士と患者でその症状を共有できていない場合も、療法士側の働きかけの一例を紹介させて頂きました。
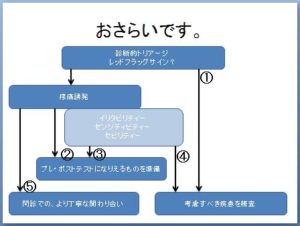
最後に、第1部からの流れをおさらいします。
- 診断的トリアージにて、レッドフラッグ陽性を示す場合、疼痛誘発検査には進まず、考慮すべき疾患についての精査が行われます。(→①)
- レッドフラッグが陰性であれば、疼痛誘発検査が行われます。この時、イリタビリティーなどの、疼痛の状態に関する臨床分類で「疼痛を誘発すべきではない」という反応を示さなければ、プレ・ポストテストを網羅的に準備します。(→②)
- もしイリタビリティーなどが陽性であれば、この場合は、これらを考慮したアプローチ(弱い強度の治療や、メカニカルストレスから逃がすような治療、足部であれば免荷などの対応)を行い、改善していく経過を観察して、それからプレ・ポストテストの準備に入ります。(→③)
- もし、こられを考慮したアプローチでも一向に良くならなければ、もう一度、考慮すべき疾患がないかをチェックし、それについての精査が始まります。(→④)
- 疼痛誘発が行えず、コンパラブルサイン陰性、プレポストテストに採用できそうな検査もない場合は、そうでない患者よりより丁寧な関わり合い(やりとり)を持って、その症状を評価していく準備を行います。
ここまでが、理学療法士が機能的な腰痛治療を進めいく前の、事前準備になります。
これを疎かにしてしまうと、実際に狭義の治療がはじまった時に、何がどう変わったのかについての効果判定ができなくなり、結果、療法士自身を困らせてしまいます。そうならない為に、どうすべきかは、ここまでで解説した事のみではありませんが、1つの参考になれば幸いです。

第1部から第4部まで全て読んで頂いた方々、ありがとうございました。
PDFファイルはダウンロードできるようになっていますので、宜しければご利用下さい。

